Asztma
A Wikipédiából, a szabad enciklopédiából
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |
| Asztma | |
 |
|
| A csúcsáramlásmérőt a kilégzési csúcsáramlásértékének mérésére használják, amely mind az asztmás beteg állapotának ellenőrzésében, mind az asztma diagnosztizálásában fontos szerepet tölt be.[1] | |
| Angolul | Asthma |
| Osztályozás | |
| BNO-10 | J45. |
| BNO-9 | 493 |
| Adatbázisok | |
| OMIM | 600807 |
| DiseasesDB | 1006 |
| MedlinePlus | 000141 |
| eMedicine | med/177 emerg/43 |
| MeSH | C08.127.108 |
Az asztma kialakulását vélhetőleg genetikai és környezeti tényezők kombinációja okozza.[4] A diagnózist a tünetek jellege, a huzamosabb kezelésre való reagálás, és a spirometria alapján állítják fel.[5] Klinikai osztályozása a tünetek gyakorisága, az erőltetett kilégzési másodperctérfogat (FEV1), és a kilégzési csúcsáramlás alapján történik.[6] Besorolható atópiás (külső) vagy nem atópiás (belső) asztmaként is,[7] ahol az atópiás megnevezés az I-es típusú túlérzékenységi reakcióra való hajlamot jelenti.[8]
Az akut tüneteket általában belélegezhető, rövid hatású béta-2 agonistákkal, (például szalbutamollal) és szájon át szedhető kortikoszteroidokkal kezelik.[9] Nagyon súlyos esetekben intravénás kortikoszteroidokra, magnézium-szulfátra és kórházi ápolásra lehet szükség.[10] A tünetek kialakulása a provokáló tényezők, például az allergének[11] és az irritánsok elkerülésével, valamint belélegezhető kortikoszteroidok rendszeres használatával előzhető meg.[12] Ha az asztma tünetei kontrollálhatatlannak bizonyulnak, hosszú hatású béta-agonisták vagy leukotrien antagonisták is használhatók.[13] Az asztma gyakorisága az 1970-es évektől kezdődően jelentősen megnőtt. 2011 óta 235–300 millió embert érint világszerte,[14][15] és ezek közül körülbelül 250 ezren haltak meg.[15]
Tartalomjegyzék
Tünetek
Asztmás légzés
Az asztmás légzés sztetoszkóppal hallható hangja
Probléma esetén lásd:Médiafájlok kezelése.
|
Tünetek már kisgyermekkorban jelentkezhetnek, leggyakrabban 3 éves kor után, de bármely életkorban kialakulhat asztma. A tünetek jelentkezhetnek rövid (percekig vagy órákig tartó) légzészavar vagy roham formájában például fizikai terhelés, allergiás reakció után. Máskor légúti fertőzéstől kiváltva akár napokig is eltarthatnak. Súlyos asztmásoknál a tünetek folyamatosan jelen maradhatnak éveken át.
Társult betegségek
Vannak betegségek, amelyek gyakran társulnak az asztmához, mint például a gastrooesophagealis refluxbetegség (GERD), a rhinosinusitis, és az obstruktív alvási apnoe.[21] A lelki zavarok szintén gyakoribbak.[22] Így a szorongásos zavarok előfordulási aránya 16–52%, a hangulatzavaroké 14–41% az asztmások körében.[23] Azt azonban nem lehet tudni, hogy az asztma okozza-e a lelki problémákat, avagy a lelki problémák vezetnek asztmához.[24]Kiváltó okok
Az asztmát a környezeti és genetikai tényezők bonyolult és nem teljesen ismert kombinációja okozza.[4][25] Ezek a tényezők - ma még nem ismert mértékben - befolyásolják a betegség súlyosságát, valamint azt, hogy milyen mértékben reagál a kezelésre.[26] Úgy gondolják, hogy az asztma jelenlegi gyakoriságát a változó epigenetikai (nem a DNS-szekvenciákkal kapcsolatos örökletes) tényezők és a változó életkörülmények okozzák.[27]Környezeti tényezők
Az asztma kialakulását és súlyosbodását számos környezeti tényezővel hozzák összefüggésbe, így például az allergénekkel, a levegőszennyezéssel és a környezetben levő egyéb vegyi anyagokkal.[28] A terhesség alatti és szülés utáni dohányzás növeli az asztmaszerű tünetek kockázatát.[29] A közúti forgalom által szennyezett levegő, illetve a levegő magas ózonszintje[30] összefügg mind az asztma kialakulásával, mind a betegség súlyosbodásával.[31] Az épületek belsejében található, a bent tartózkodók által belélegzett illékony szerves vegyületek, mint például a formaldehid, szintén asztmát válthatnak ki.[32] A PVCben levő ftalátokat is összefüggésbe hozták a gyermek- és felnőttkori asztmával[33][34], ugyanígy a nagymértékű endotoxinkitettséget is.[35]Az asztmát a beltéri allergéneknek való kitettséggel, azok belélegzésével hozzák összefüggésbe.[36] A gyakori beltéri allergének közé tartozik a poratka, a csótány, az állatok elhalt hámsejtjei, valamint a penész.[37][38] A poratka kiküszöbölésére, jelenlétének csökkentésére tett kísérletek eredménytelennek bizonyultak.[39] Kisgyermekeknél bizonyos vírusos légúti fertőzések, mint például a légúti syncytialis vírus[40] és a rhinovírus, növelhetik az asztma kialakulásának kockázatát.[41] Más fertőzések viszont csökkenthetik a kockázatot.[41]
A higiéniahipotézis
A higiéniahipotézis elmélete az asztma világszinten megnövekedett gyakoriságát a nem fertőző baktériumokkal és vírusokkal való túl kevés gyermekkori kontaktusra próbálja visszavezetni.[42][43] Felmerült az az elképzelés, hogy a baktériumokkal és vírusokkal való kevesebb kontaktus oka részben a modern társadalmakra jellemző nagyobb tisztaság és kisebb család lehet.[44] A higiéniahipotézist alátámasztó tények közé tartozik, hogy az asztma jóval gyakoribb a fejlett országokban, illetve kevésbé gyakori olyan farmokon és otthonokban, ahol házi kedvenceket tartanak.[44]A gyermekkori antibiotikumos kezeléseket összefüggésbe hozták az asztma kialakulásával.[45] A császármetszéses szülés és az asztma nagyobb (20–80%-osra becsült) kockázata között is kapcsolatot fedeztek fel. Ezt a megnövekedett kockázatot annak tulajdonítják, hogy ezeknek az újszülötteknek a szervezetében nem telepedhettek meg azok a nem kórokozó baktériumok, amelyekkel a szülőcsatornán való áthaladásukkor találkoztak volna.[46][47] Az asztma gyakoriságát összefüggésbe hozták a magasabb életszínvonallal is.[48]
Genetikai tényezők
| Endotoxin szint | CC genotípus | TT genotípus |
|---|---|---|
| Magas kitettség | Alacsony kockázat | Magas kockázat |
| Alacsony kitettség | Magas kockázat | Alacsony kockázat |
Egyes genetikai variánsok csak bizonyos környezeti hatásokkal kombinálódva okozhatnak asztmát.[4] Ilyen például a CD14 génterület egypontos nukleotid polimorfizmusa az endotoxin (egy baktériumok által termelt méreganyag) hatásával kombinálódva. Az endotoxin többféle, a környezetben megtalálható forrásból származhat, például dohányfüstből, kutyáktól, farmokról. Az asztma kialakulásának veszélye tehát egyaránt függ az illető személy genetikai hajlamától, és attól, hogy szervezete milyen mennyiségű endotoxinnal találkozik.[49]
Kórállapotok
Az atópiás ekcéma, allergiás rhinitis (orrhurut) és asztma hármasát atópiának nevezzük.[53] Az asztma kialakulására leginkább hajlamosító tényező az, ha valakinek volt már atópiás betegsége,[40] ugyanis az asztma sokkal nagyobb gyakorisággal alakul ki az ekcémásoknál és a szénanáthásoknál.[54] Összefüggést találtak az asztma, a Churg–Strauss szindróma (egy autoimmun betegség) és a vasculitis (érgyulladás) között. Bizonyos típusú csalánkiütések (urticaria) esetén szintén jelentkezhetnek asztmás tünetek.[53]Kölcsönös összefüggést találtak az elhízás és az asztma kockázata között. Az utóbbi években mindkét betegség gyakoribbá vált.[55][56] Ebben több tényező is közrejátszhat, például a zsír felhalmozódása miatti légzési elégtelenség, vagy az a tény, hogy a zsírszövet előidézhet olyan állapotot, amely kedvez a különféle gyulladások kialakulásának.[57]
Asztmát válthatnak ki egyes béta-blokkoló gyógyszerek - például a propranolol - azoknál, akik erre hajlamosak.[58] A cardioselectiv béta-blokkolók azonban – amelyek csak a szívműködést befolyásolják –, biztonságosnak bizonyulnak azoknál, akik enyhe vagy közepes súlyosságú asztmában szenvednek.[59] Szintén gondot okozhatnak a következő gyógyszerek: acetilszalicilsav, pl. Aspirin, nem szteroid gyulladáscsökkentők, és angiotenzin konvertáló enzim inhibitorok.[60]
Asztmás roham (exacerbáció)
Egyeseknél heteken vagy hónapokon keresztül stabil az asztmás állapot, majd hirtelen akut asztmás roham (asztmás exacerbáció) lép fel. A rohamot kiváltó különféle tényezőkre adott reakciók eltérőek lehetnek.[61] A legtöbb esetben többféle anyag is kiválthat súlyos exacerbációt.[61]Az otthoni környezetben meglévő, az asztma súlyosbodásához vezető okok közé tartozik a por, a lakásban tartott kisállatok elhalt hámsejtjei és szőre (különösen a macska- és kutyaszőr), a csótányallergének és a penész.[61] A parfümök nők és gyermekek esetében is az akut roham gyakori kiváltó okai közé tartoznak. A betegséget súlyosbíthatják a felső légutak vírusos és bakteriális fertőzései is. A pszichológiai stressz is a tünetek súlyosbodásához vezethet — az elképzelések szerint a stressz megváltoztatja az immunrendszert, és ezáltal fokozza a légutaknak az allergénekre és irritánsokra adott gyulladásos válaszát.[31][62]
Kórélettana

A hörgő falának elzáródása váladék következtében, goblet sejt metaplasia és az alapmembrán megvastagodása asztmás betegnél.
A légutak szűkülete elsősorban a kilégzést nehezíti, mivel kilégzéskor nő a mellkasban a nyomás és a beszűkült kislégutak jóval előbb elzáródnak. E miatt a tüdőben több levegő marad a kilégzés végén a mellkast mintegy felfújt állapotban tartva. Mindez a gázcsere romlásához vezet eleinte oxigénhiányt, súlyosabb esetben a széndioxid leadás csökkenését is okozva.
A jellegzetes változások közé tartozik az eozinofil sejtek (a fehérvérsejtek egyik típusa) megszaporodása, valamint retikuláris alapmembrán megvastagodása. Krónikus esetben a hörgők simaizomzata megvastagodik, illetve felszaporodnak a nyálkadugók. Az asztma kialakulásában még szerepet játszó sejtek a T limfociták, a makrofágok és neutrofilek. Az immunrendszer más részei is részt vehetnek a betegség kialakulásában, többek között a citokinek, a kemokinek, a hisztamin és a leukotriének.[41]
Diagnózis
Bár az asztma jól ismert betegség, nem létezik egy mindenki által elfogadott definíciója. A „Global Initiative for Asthma” (GINA) így definiálja: „az asztma a légutak krónikus gyulladásos betegsége, amelynek kialakulásában több sejt és sejt produktum is szerepet játszik. A krónikus gyulladás összefüggésbe hozható a légutak túlzott aktivitásával, amelynek következtében visszatérően lépnek fel sípoló légzéssel, dyspnoeval, mellkasi szorító érzéssel, köhögéssel járó epizódok főként éjszaka, vagy kora reggel. Ezek az epizódok többnyire kiterjedt, változó mértékű légúti obstrukcióval kapcsolatosak, ami spontán vagy gyógyszeres kezelés hatására legtöbbször reverzibilis”.[16][63]Jelenleg nem létezik a betegséget egyértelműen kimutató teszt, és a diagnózist általában a klinikai tünetek mintázata, valamint a gyógyszeres kezelésre adott válasz alapján állítják fel. Asztmára lehet gyanakodni abban az esetben, ha a beteg kórelőzményében visszatérő köhögés, sípoló vagy nehéz légzés szerepel, és ezek a tünetek testedzés, vírusos fertőzés, allergének vagy légszennyezés következtében súlyosbodnak.[64] A diagnózist a spirométerrel végzett légzésfunkció-vizsgálat támasztja alá. A hat év alatti gyermekeknél a diagnózis felállítása nehezebb, mivel túl fiatalok még a spirométeres vizsgálathoz.[65]
Spirometria
A diagnózis felállítását és a betegség kezelését a spirométeres légzésfunkció-vizsgálat segíti.[66][67] Jelenleg ez a legjobb módszer az asztma diagnosztizálására. Ha a vizsgálat során az első másodpercben kilélegzett levegő mennyisége (Forszírozott Expirációs Volumen, FEV1) több mint 12%-kal növekszik a betegnek adott hörgőtágító szer (pl. szalbutamol) hatására, az alátámasztja az asztma diagnózisát. Ez az érték azonban akár normális is lehet azoknál, akiknek egy ideje már enyhe, rohamokkal nem járó asztmája van. Az asztma és a krónikus obstruktív tüdőbetegség közötti differenciáldiagnózis felállítását a diffúziós kapacitás mérése segíti.[41] Asztmás betegeknél javasolt egy- vagy kétévente a spirometria elvégzése a terápia hatásosságának nyomon követése érdekében.Egyéb módszerek
A metakolin provokációs teszt is segítheti az asztma diagnózisának felállítását. A teszt során az egyre nagyobb koncentrációban belélegzett metakolin a légutak görcsös beszűkülését eredményezi az erre hajlamos egyéneknél. A negatív eredményű vizsgálat azt jelenti, hogy az asztma nincs jelen, viszont pozitív esetben nem feltétlenül jelez asztmát.[41]Az asztma jelenlétét megerősítő egyéb jelek: legalább 20%-os változás az erőltetett kilégzési csúcsáramlásban a hét legalább három napján, legalább két héten keresztül, a légzésfunkció legalább 20%-os javulása szalbutamol, kortikoszteroidok vagy más hörgőtágító szer beadása után, illetve a légzésfunkció legalább 20%-os romlása az asztmát kiváltó tényezőnek való kitettség után.[68] A kilégzési csúcsáramlás mérése azonban a spirometriánál változatosabb értékeket eredményezhet, ezért önmagában nem ajánlott az asztma diagnózisának felállításához. Hasznos lehet ugyanakkor a közepes vagy súlyos asztmában szenvedők esetén a betegség otthoni megfigyelésénél, illetve az új gyógyszerek hatásosságának ellenőrzésénél. Szintén segítheti az akut exacerbációban szenvedők kezelésének irányítását.[69]
Besorolás
| Súlyosság | Tünetek gyakorisága | Éjszaka fellépő tünetek | Tüdőfunkció – várható érték %-a (%FEV1) | Tüdőfunkció változása | Rövid hatású béta-agonista használata a tünetek megszüntetésére |
|---|---|---|---|---|---|
| Időszakos | ≤2 nap/hét | ≤2 alkalom/hónap | ≥80% | <20% | ≤2 nap/hét |
| Enyhe állandó | >2 nap/hét | 3–4 alkalom/hónap | ≥80% | 20–30% | >2 nap/hét |
| Középsúlyos állandó | Naponta | Heti egy vagy több alkalom | 60–80% | >30% | Naponta |
| Súlyos állandó | Egész nap | Gyakran (7 alkalom/hét) | <60% | >30% | ≥Naponta többször |
Asztmás exacerbáció
| Csaknem halálos | Magas artériás széndioxid-szint (PaO2) és/vagy gépi lélegeztetés szükséges | |
|---|---|---|
| Életveszélyes ( bármelyik tünet) |
||
| Klinikai tünetek | Paraméterek | |
| Megváltozott tudatállapot | csúcsáramlás < 33% | |
| Kimerültség | Vér oxigén szaturációja < 92% | |
| Szívritmuszavar | PaO2 < 8 kPa | |
| Alacsony vérnyomás | "Normális" PaCO2 | |
| Cianózis | ||
| sípolás hiánya | ||
| felszínes légzés | ||
| Középsúlyos (bármelyik tünet) |
||
| Csúcsáramlás 33–50% | ||
| Légzésszám ≥ 25/perc | ||
| Pulzus ≥ 110/perc | ||
| Egy levegővel nem tudja befejezni a mondatokat | ||
| Enyhe | Korábbi tünetek súlyosbodása | |
| A csúcsáramlás a legjobb vagy előrejelzett érték 50–80%-a | ||
| Nincsenek jelen az akut súlyos asztma tünetei | ||
Az asztmás roham során fellépő tünet lehet még a légzési segédizmok - pl. a fejbiccentő izom, széles hátizom, fűrészizmok, mellizmok - igénybevétele, jelen lehet a pulzus paradoxus is (amikor a pulzus gyengébb kilégzés alatt és erősebb belégzés alatt), illetve sor kerülhet a tüdő abnormális felfúvódására.[78]. Az oxigénhiány következtében a bőr és a körmök kékes elszíneződése is felléphet.
Enyhébb exacerbáció esetén a kilégzési csúcsáramlás mértéke ≥200 l/perc vagy a várt érték ≥50%-a.[79] Középsúlyos a roham besorolása abban az esetben, ha a csúcsáramlás értéke 80 és 200 l/perc vagy az egyéni legjobb érték 25% és 50%-a közé esik, míg a súlyos roham esetén ezek az értékek ≤80 l/perc vagy ≤25%.[79]
A korábban status asthmaticus néven ismert akut súlyos asztma olyan akut asztmás exacerbáció, amely nem reagál a szokásos, hörgőtágítókkal vagy kortikoszteroidokkal végzett kezelésre.[80][81] Az esetek felében az asztmás rohamot valamilyen fertőzés, míg a többi esetet allergének, légszennyezés, illetve elégtelen vagy nem megfelelő gyógyszerezés idézi elő.[81]
A perzisztáló asztma nagy légúti funkcióingadozást mutató formáit (angol megnevezése brittle asthma, a.m. rideg, merev asztma) a visszatérő, súlyos rohamok jellemzik. Ennek első típusát az intenzív gyógyszerezés ellenére is igen széles skálán változó csúcsáramlási értékek jellemzik, míg a második típus gyógyszerekkel jól kontrollálható, hirtelen fellépő súlyos exacerbációkkal.[75]
Testedzés okozta asztmás roham
A testedzés az asztmás és asztmában nem szenvedő emberek körében egyaránt hörgőszűkületet válthat ki.[82] Ez az állapot a legtöbb asztmás esetében fennáll, míg a nem asztmás emberek közel 20%-ánál jelentkezik.[82] A hivatásos sportolók körében inkább az elit sportolókra jellemző, ahol előfordulási aránya igen változó: bobversenyzők körében 3%, kerékpárosoknál 50%, míg sífutók körében 60%.[82] A hörgőszűkület jelentkezését nem befolyásolják az időjárási viszonyok, ámbár előfordulása száraz, hideg idő esetén gyakoribb.[83] Úgy tűnik, hogy az inhalált β2-agonisták az asztmában nem szenvedők sportteljesítményét nem javítják,[84] mindazonáltal a kitartás és erőnlét szájon át szedett adagok fogyasztásával esetleg növelhető.[85][86]Munkahelyi ártalom
A munkahelyi körülményekből fakadó, vagy azok következtében súlyosbodó asztma gyakori foglalkozási ártalom.[87] Sok esetet azonban nem jelentenek, vagy nem tekintenek munkahelyi ártalomból eredő betegségnek.[88][89] Becslések szerint a felnőttek körében kialakult asztmás esetek 5–25%-a munkahelyi körülményekhez köthető. Mindeddig több száz különböző kiváltó okot sikerült meghatározni, melyek közül a leggyakoribbak az isocyanátok, a liszt- és fapor, a kolofónium, a forrasztásnál használt folyasztószer, latex, állatok közelsége és az aldehidek jelenléte. A legnagyobb kockázattal járó foglalkozások közé tartoznak azok, ahol festékszórás szükséges. Súlyosan érintettek továbbá a pékek és az élelmiszerfeldolgozással foglalkozók, az ápolónők, vegyszerekkel dolgozók, állatokat gondozók, hegesztők, fodrászok és fafeldolgozók.[87]Differenciáldiagnózis
Számos egyéb megbetegedés is okozhat az asztmáéhoz hasonló tüneteket. Gyermekeknél ilyenek az egyéb felső légúti megbetegedések, mint például az allergiás orrnyálkahártya gyulladás és az arcüreggyulladás, amelyeket ugyanúgy tekintetbe kell vennünk, mint a légúti elzáródás egyéb okait. Ezek közé tartoznak: idegen test belégzése, légcsőszűkület, laryngotracheomalacia, érgyűrűk, a megduzzadt nyirokmirigyek vagy a szövetmasszák jelenléte a nyakon. Figyelmet érdemlő ok lehet felnőtteknél a krónikus obstruktív tüdőbetegség, a pangásos szívelégtelenség, a légútban megjelenő csomók, valamint a gyógyszerkészítményekben található ACE-gátlók (ACE = angiotenzin-konvertáló enzim) által kiváltott köhögés. A hangszálak rendellenes működése mindkét korosztálynál asztmás tünetekhez hasonló tüneteket produkálhat.[90]A krónikus obstruktív tüdőbetegség (COPD) az asztmával egyidejűleg is fennállhat, illetve jelentkezhet a krónikus asztma komplikációjaként. 65 éven felül a legtöbb obstruktív légúti betegségben szenvedő ember asztmában vagy COPD-ben is szenved. Ebben az esetben a COPD ismertetőjegyei a légúti neutrofilák számának megnövekedése, az abnormális mértékben megvastagodott falak és a hörgőkben található simaizom megnövekedése. Mindazonáltal ezek vizsgálatára rendszerint nem kerül sor, mivel a COPD és az asztma kezelésének elvei nagyon hasonlóak: kortikoszteroidok és tartós hatású béta-agonisták alkalmazása, illetve a dohányzás abbahagyása.[91] Tünetei nagyon hasonlóak az asztmás tünetekhez, összefügg a cigarettafüst nagyobb mértékű belégzésével és az életkor előrehaladtával, a tünetek hörgőtágítók szedése után kevésbé visszafordíthatók, és kevésbé valószínű, hogy a családban korábban előfordult atópia.[92][93]
Megelőzés
Jelenleg nem ismerünk egyértelműen hatásos megelőzési módszert, és asztma kialakulásának megelőzésére tett lépések hatékonysága nem teljesen bizonyított.[94] Ezek némelyike ígéretes, mint például a dohányfüst kerülése terhesség alatt és szülés után, a szoptatás, és a közösségekkel - bölcsődében, óvodában vagy nagycsaládban - való gyakoribb érintkezés. Ezek egyike sem bizonyított eléggé ahhoz, hogy orvosilag is javallt lehetne.[94]Az anyatejes táplálás szerepe még nem teljesen tisztázott. Számos vizsgálat a legalább az első 6 hónapban kizárólag anyatejjel való táplálást védő hatásúnak találta. Míg más vizsgálatok asztmás anyák gyermekei esetében az anyatejes táplálás asztma gyakoriságot fokozó hatását írták le. Az anyatej számos más kedvező hatása miatt az orvosok jelenleg a szoptatást javasolják minden esetben.
A házi kedvencekkel való érintkezés a gyermekkorban hasznos lehet,[95] előnye más életkorban nem egyértelmű.[96] Ajánlott a kisállat eltávolítása a lakásból akkor, ha egy családtag allergiás tünetekkel reagál az adott állatra.[97] A terhesség és szoptatás idejére vonatkozó étrendi megszorítások nem bizonyultak hatékonynak, ezért nem javallottak.[97]
3 éves kor előtti súlyos légúti vírusinfekciók valószínűleg szerepet játszanak az asztma "beindításában". Más vizsgálatok az endotoxinoknak tulajdonítanak védő hatást, mivel a farmon élő terhesek gyermekeinél és farmon felnövő gyermekek esetében jóval ritkábban alakul ki asztma. Szénanáthás fiatal gyermekeknél immunotherápia (hyposenzibilizálás) tűnik ígéretesnek jelentősen csökkentve az asztma kialakulását a kezeltek csoportjában.
Felnőttkorban eredményes lehet azoknak az anyagoknak az eltávolítása a munkahelyről, amelyek köztudottan reakciót válthatnak ki az arra érzékenyebbeknél.[87]
Kezelése
Az asztma ma még nem gyógyítható, de a legtöbb beteg gyógyszeres kezelés mellett tünet mentes vagy csak minimális tünetei vannak.[98] Fontos a konkrét, személyre szabott terv kidolgozása a tünetek megelőző megfigyelésére és kezelésére. A tervnek tartalmaznia kell az allergiás tünetek kiváltó okainak csökkentését, a tünetek súlyosságának felmérésére irányuló teszteket és a gyógyszeres kezelést. A kezelési tervet rögzítsük írásban, és a tünetek változásának függvényében jegyezzük fel a kezelés szükséges változtatásait.[99]Az asztma leghatékonyabb kezelésének az bizonyul, ha azonosítjuk a kiváltó okokat, mint pl.: a cigarettafüst, házi kedvencek, vagy aszpirin és ezeket eltávolítjuk a beteg közeléből. Amennyiben a kiváltó ok eltávolítása önmagában nem elegendő, gyógyszerkezelés is ajánlott. A megfelelő gyógyszerkészítmény kiválasztása, többek között, a betegség súlyossági fokától és a tünetek gyakoriságától függ. Az asztma-gyógyszereket nagy általánosságban vagy a gyorsan ható, vagy a tartós hatású készítmények kategóriájába soroljuk.[100][101]
Gyógyszeres kezelés
A gyógyszeres kezelés fejlődése az elmúlt évtizedekben jelentős javulást hozott az asztmás betegek tömegeinek életében. Az asztma kezelésére használt gyógyszerek két nagy csoportra oszthatók: a heveny tünetek enyhítésére használt, gyors megkönnyebbülést hozó gyógyszerekre és a tartós szabályozást biztosító készítményekre, melyek a további rohamok megelőzésére használatosak.[100]- Gyors hatás

szalbutamol adagolószelepes inhalációs készülék asztmás rohamok alkalmával igen gyakran használatos.
- Az olyan gyors hatású béta2-adrenoceptor agonisták (SABA), mint a szalbutamol (Amerikában albuterol) az asztmás tünetek elsődleges kezelő szerei.[9]
- Az antikolinerg gyógyszerek, mint az ipratropium bromid, közepes és súlyos tüneteknél fokozzák a kezelés eredményességét, amennyiben SABA készítményekkel együtt történik a szedésük.[9] Az antikolinerg hörgőtágítók jól használhatók abban az esetben, amikor a beteg a SABA szereket nem tolerálja.[72]
- A korábbi, kevésbé szelektív adrenerg agonisták, mint az inhalált epinefrin, a SABA szerekhez hasonló hatásfokkal működnek.[102] Mindazonáltal használatuk nem javallt, mivel rendkívül felfokozott szívműködést váltanak ki.[103]
- Tartós kontroll
- Tartós kezelés céljára a leghatékonyabbnak a kortikoszteroidokkal való kezelést tartják.[100] Ezek alkalmazása rendszerint inhalálással történik, kivéve súlyos, tartós betegség esetén, amikor is a kortikoszteroidok szájon át történő szedésére is szükség lehet.[100] Az inhalálható készítmények használata - a tünetek súlyosságától függően - rendszerint napi egy-két alkalommal javasolt.[104]
- Az olyan tartós hatású, béta-adrenoceptor agonisták (LABA) mint a szalmeterol és a formoterol (legalábbis felnőttek esetében) javíthatják az asztma feletti kontroll esélyeit, amennyiben inhalált kortikoszteroidokkal együtt történik a szedésük.[105] Gyermekek esetében ez az eredmény bizonytalan.[105][106] Szteroidok nélkül azonban megnövelik a súlyos mellékhatások jelentkezésének kockázatát[107] sőt, a kockázat még a kortikoszteroidok szedése mellett is fokozódhat, bár enyhébb mértékben.[108][109]
- A leukotrién antagonisták (mint pl. a montelukaszt és a zafirlukaszt) szintén adhatók az inhalált kortikoszteroidok mellett, rendszerint szintén a LABA szerekkel együtt.[100] Heveny rohamok esetén való használatukra nincs elegendő bizonyíték.[110][111] Öt év alatti gyermekeknél, az inhalált kortikoszteroidok mellett, gyakran előnyben részesített kiegészítő kezelésnek számít.[112]
- A hízósejt stabilizátorok (mint pl. a cromolyn sodium) alkalmazása a kortikoszteroidokkal történő kezelés kevésbé gyakori alternatívája.[100]
- Alkalmazási módok
- Káros mellékhatások
Életmód változtatás
A kiváltó okok elkerülése kulcsfontosságú az állapot feletti kontroll fokozásában, illetve a rohamok megelőzésében. A leggyakoribb kiváltó okok közé tartoznak az allergének, a füst (dohány- vagy egyéb füst), a légszennyeződés, a nem szelektív béta-blokkolók, és a szulfit tartalmú élelmiszerek.[116][117] A cigarettázás és a másodlagos dohányfüst-kitettség(passzív dohányzás) csökkentheti az olyan gyógyszerkészítmények hatását, mint a pl. a kortikoszteroidok.[118] A poratka jelenlétét korlátozó intézkedések- ideértve a légszűrést, a poratka elleni vegyszerek használatát, a porszívózást, a különleges ágybetét takarók használatát, stb. – nem befolyásolták az asztmás tüneteket.[39]Egyéb lehetőségek
Amennyiben az asztma nem reagál a hagyományos gyógyszeres kezelésre, egyéb lehetőségek is rendelkezésre állnak az asztmás rohamok megelőzésére, illetve kezelésére. Az asztmás roham kezelésének lehetőségei közé tartozik:- oxigén adagolása az oxigénhiányos állapot kezelésére, amennyiben a vér oxigén koncentrációja 92% alá esik.[119]
- az intravénásan beadott magnézium-szulfát ellazítja a légutakat körbevevő simaizmokat, így más gyógyszerekkel együtt jótékony hatása lehet a súlyos asztmás roham kezelésében.[120][10][121]
- heliox (a hélium és oxigén keveréke) belélegzése a légzés megkönnyítésére súlyos, a gyógyszerekre nem reagáló esetekben.[10]
- az intravénásan beadott szalbutamol hatékonyságát a rendelkezésre álló bizonyítékok nem támasztják alá egyértelműen, ezért csak kivételes esetekben alkalmazzák.[119][122]
- régebben elterjedten használták a metilxantin-szerkezetű szereket (mint pl. a teofillin), de nem járulnak hozzá jelentősen az egyéb béta-agonista (a béta-receptort stimuláló) szerek hatásához. Alkalmazásuk az akut exacerbáció esetén ellentmondásos.[123]
- a nyugtató hatással bíró anesztetikum, a ketamin elvileg hasznos lehet, ha a légzésleállás veszélye miatt intubálásra és gépi lélegeztetésre lenne szüksége valakinek, azonban a klinikai vizsgálatokból származó adatok ezt nem támasztják alá.[124]
Alternatív gyógymódok
Számos asztmától szenvedő beteg, a más krónikus betegségektől szenvedőkhöz hasonlóan, alternatív gyógymódokhoz fordul, felmérések szerint a betegek közel 50%-a használ valamilyen alternatív kezelést.[128][129] A legtöbb ilyen alternatív gyógymód hatékonyságára vonatkozóan nincs sok információ. A C-vitamin használatát nem támasztják alá megfelelő bizonyítékok.[130] Az akupunktúra sem javasolt kezelési mód, mivel nem áll rendelkezésre elegendő bizonyíték, ami alátámasztja alkalmazását az asztma kezelésére.[131][132] Az ionizáló berendezések használatával kapcsolatban semmilyen bizonyíték nincs arra vonatkozóan, hogy enyhítik az asztma tüneteit vagy jótékony hatással vannak a tüdő működésére. Ez egyformán vonatkozik a negatív és a pozitív ionokat generáló berendezésekre.[133]A manuális technikák - például az oszteopátia, a kiropraktika, a fizioterápia és a légzésterápia - alkalmazásáról az asztma kezelésében szintén nem áll rendelkezésre elegendő információ.[134] A hiperventilláció kontrollálására alkalmazott Butejko-féle légzéstechnika sikeres lehet a gyógyszermennyiség csökkentésében, de semmilyen hatása nincs a tüdő működésére.[101] Egy amerikai szakértői bizottság úgy találta, hogy alkalmazását nem támogatják a rendelkezésre álló bizonyítékok.[131]
Kilátások
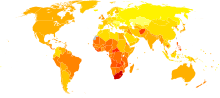
Egészségkárosodással korrigált életévek az asztma esetében 100 000 lakosonként 2004-ben.[135]
██ nincs adat
██ <100
██ 100–150
██ 150–200
██ 200–250
██ 250–300
██ 300–350
|
██ 350–400
██ 400–450
██ 450–500
██ 500–550
██ 550–600
██ >600
|
Epidemiológia
Bár a betegség előfordulása fiúk körében kétszer gyakoribb, mint a lányoknál,[16] a súlyos asztmás megbetegedés előfordulási aránya mindkét nemnél azonos.[142] Ezzel ellentétben a felnőtt nők körében magasabb az asztma előfordulása, mint a férfiaknál,[16] illetve gyakoribb fiatalkorban, mint felnőttkorban.[41]
Az asztma előfordulási aránya világszerte jelentősen nőtt az 1960-as évek és 2008 között[143][144], és az 1970-es évek óta már az egyik legsúlyosabb közegészségügyi problémaként tartják számon.[41] A fejlett országokban az asztma előfordulási arányának növekedése az 1990-es években megállt, a jelenleg tapasztalható növekedést elsősorban a fejlődő országokban előforduló esetek okozzák.[145] A becslések szerint az Egyesült Államok lakosságának 7%-a,[107] míg az Egyesült Királyság lakosságának 5%-a szenved az asztmától.[146] Kanadában, Ausztráliában és Új-Zélandon az asztma előfordulási aránya 14–15% a teljes népesség körében.[147]
Története
Az asztmát már az ókori Egyiptomban is ismerték, kezelésére pedig a kyphi néven ismert keveréket itták.[148] Formálisan Hippokratész sorolta be a légzőszervi megbetegedések közé i.e. 450 körül, és a betegség modern elnevezése is görög eredetű, a "lihegés", "lihegő" görög megfelelőjéből származik.[41] Az ókorban, i.e. 200 körül még azt tartották, hogy legalább részben az érzelmekhez köthető.[23]A modern orvostudomány asztmáról írt legkorábbi értekezéseinek egyikében 1873-ban a betegség patofiziológiáját próbálták megmagyarázni, míg egy 1872-es tanulmány szerint az asztmát úgy lehet gyógyítani, hogy a beteg mellkasát kloroformos kenőccsel kell bekenik.[149][150] 1880-ban az asztma kezelésére többek között a pilokarpin nevű gyógyszert adagolták intravénásan.[151] 1886-ban F.H. Bosworth kapcsolatot feltételezett az asztma és a szénanátha között.[152] 1905-ben esett szó először a epinefrinről az asztma kezelésével kapcsolatban.[153] Az 1950-es években kezdték szájon át adagolni a kortikoszteroidokat az asztma kezelésére, míg az inhalációs kortikoszteroidok és a rövid hatású béta-agonisták az 1960-as évektől kezdve terjedtek el széles körben.[154][155]
Az 1930-as és 50-es évek között az asztma a "hét szent pszichoszomatikus betegség" egyikének számított. A betegséget lelki eredetűnek tartották, és a kezelés gyakran épült pszichoanalízisre és egyéb beszélgetős terápiákra.[156] Mivel a pszichoanalitikusok az asztmás zihálást az anyjáért síró gyermek elfojtott kiáltásaként értelmezték, az asztmások esetében különösen fontosnak tartották a depresszió kezelését.[156]
Lásd még
Források
- National Asthma Education and Prevention Program (NAEPP): Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma (PDF). National Heart Lung and Blood Institute, 2007
- British Guideline on the Management of Asthma (PDF). British Thoracic Society, 2008 (revised 2012)
- Global Strategy for Asthma Management and Prevention (PDF). Global Initiative for Asthma, 2011







Nincsenek megjegyzések :
Megjegyzés küldése